Активные методы обучения
Однако, студенты, стремятся в условиях обучения в ММА использовать возможность получить образование высокого качества, а потому достаточно высоко оценивают уровень познавательной активности (64%), свои способности по предметам специальности и будущей профессиональной деятельности (62%).
Готовность студентов к получению профессии врача реализуется ими и на уровне практическом как готовность
получить высшее образование (81%), хотя способность преодолевать трудности и самостоятельность в достижении результатов они оценивают значительно ниже (32%).
Мы полагаем (и дальнейшее изучение проблемы показало), что в определенной степени это связано с недостаточным использованием преподавателями современных технологий обучения, недостаточной ориентацией их на стимулирование самостоятельной, творческой деятельности студентов.
В связи с этим, мы провели изучение работы преподавателей ММА им. И.М. Сеченова (30 человек) по использованию современных технологий образования. В числе вопросов, включенных в анкету, были следующие:
Используются ли вами достижения педагогической науки?
Устраивает ли Вас имеющееся учебно-методическое обеспечение преподаваемого предмета?
Используете ли Вы технологии личностно-ориентированного образования (на проблемной, диалоговой, интегративной, деятельностной, личностно-смысловой основе)?
Готовы ли Вы к использованию технологии имитационного моделирования в процессе обучения студентов?
Какие затруднения испытываете Вы в процессе деятельности?
Модель имитационной ситуации при изучении темы "Гиперплазия и рак простаты – вопросы дифференциальной диагностики"
Для проведения занятия "Гиперплазия и рак простаты – вопросы дифференциальной диагностики" студентам была предложена следующая имитационная ситуация:
Пациент Е., 72 лет, обратился на прием в клинику с жалобами на затрудненное учащенное мочеиспускание вялой струей, ночную поллакиурию до 4-5 раз. Считает себя больным с 1989 г., когда впервые стал отмечать затруднённое, малыми порциями мочеиспускание, ночную поллакиурию до 2-4 раз. По рекомендации уролога поликлиники на протяжении полугода принимал дальфаз с нестойким эффектом.
Учащиеся выбрали роли, наиболее импонирующие им (главный врач, заведующий отделением, лечащий врач, главная медицинская сестра, персонал, хозяйственные, лабораторно-диагностические и аптечная службы, отдел снабжения) и определили круг их обязанностей и интересов.
Преподавателем были заданы вопросы:
Какой синдром является наиболее значимым с диагностической точки зрения?
Какой диагноз наиболее вероятен?
С каким заболеванием необходимо провести дифференциальный диагноз?
Какие методы обследования необходимы для верификации диагноза?
В ходе обсуждения клинической ситуации определена роль жалоб больного, актуальность сбора анамнеза и объективного обследования пациента (в частности пальцевого ректального исследования – выполнено упражнение на фантоме "Дифференциальная диагностика заболеваний простаты"), определены приоритеты предполагаемых методов обследования пациента. Далее предложен возможный варианты ответов:
Больному проведено комплексное урологическое обследование, по данным которого IPSS – 26 баллов, QoL – 6, уровень ПСА – 4,1 нг/мл, в секрете простаты – Л. – 5-10-20 в поле зрения с уменьшением количества лецитиновых зерен, пиурия и микрогематурия, отмечен рост Streptococcus anhaemolyticum 1 х 105, чувствительного к рокситромицину. При пальцевом ректальном исследовании простата увеличена, однородна, симметрична, с гладкой поверхностью, срединная бороздка сглажена, парапростатическая клетчатка не изменена. При УЗИ: кисты почек до 2,0 см, простата размером 4,8 х 5,7 х 5,1 см (объем 72,7 см3), не вдается в просвет мочевого пузыря, остаточной мочи – 202 мл. Урофлоуметрия - Qм – 6,5 мл/с, Qср– 2,1 мл/с, Vм – 108 мл.
Студентам были предъявлены результаты обследования:
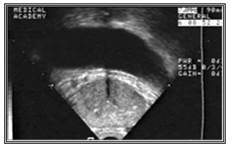
Рисунок №1. Трансректальное ультразвуковое сканирование (фронтальный скан). Простата неоднородной структуры за счет множества гипо- и гиперэхогенных включений.
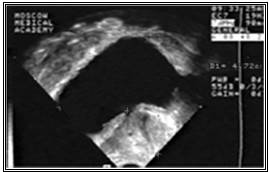
Рисунок №2. Трансректальное ультразвуковое сканирование (сагитальный скан). Протяженность простатического отдела уретры – 4,7 см.
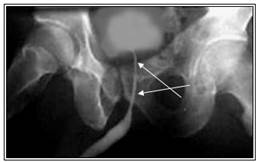
Рисунок №3. Восходящая уретроцистограмма. Луковичный отдел уретры с четким ровным контуром, шириной до 1 см, простатический и мембранозный отделы сужены до 0,3 см (показаны стрелками).
![]()
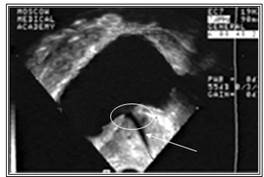
![]() Рисунок №4. Микционная ультразвуковая уретроцистоскопия. Видна шейка мочевого пузыря (показана овалом), простатический отдел уретры (показан стрелкой) сужен за счет боковых долей гиперплазированной простаты.
Рисунок №4. Микционная ультразвуковая уретроцистоскопия. Видна шейка мочевого пузыря (показана овалом), простатический отдел уретры (показан стрелкой) сужен за счет боковых долей гиперплазированной простаты.
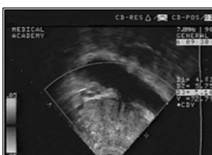
Рисунок №5. Эходопплерограмма простаты в режиме цветного картирования. Сосудистый рисунок выражен, распределен неравномерно, усилен в периферических отделах справа и периуретрально (показано стрелками).
При обсуждении данных лучевых методов диагностики (было выполнено трансректальное УЗИ пациенту находящемуся на лечении в стационаре и рассмотрены его рентгенограммы) были рассмотрены особенности течения рака и гиперплазии простаты. Студентам было предложено попытаться определить дальнейшую лечебную тактику (консервативная терапия, варианты оперативных пособий и показания к ним). Предложен следующий вариант развития имитационной ситуации:
При уретроцистоскопии отмечено, что слизистая уретры (в том числе и покрывающая значительно выраженные боковые доли простаты) рыхлая, с выраженными венами подслизистого слоя, легко кровоточащая при контакте с инструментом (рисунок №6).
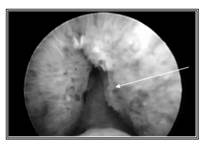
Рисунок №6. Уретроцистоскопия. Боковые доли простаты, вдаваясь в просвет уретры, сдавливают её (симптом "занавесок"). Инструмент располагается на уровне семенного бугорка (показан стрелкой).
Шейка мочевого пузыря округлая с большим количеством расширенных вен подслизистого слоя, свободно пропускает инструмент в мочевой пузырь. Стенка последнего с выраженной трабекуляростью, устья мочеточников расположены в типичном месте, ритмично открываются, выделяя прозрачную мочу, патологических образований в просвете нет.
Учитывая отсутствие перспектив проведения операции по поводу гиперплазии простаты (связанное с высоким интраоперационным риском), которая могла бы, устранив инфравезикальную обструкцию, нормализовать акт мочеиспускания, принято решение установить постоянный уретральный стент.
Другие рефераты на тему «Педагогика»:
- Методическая разработка внеклассного мероприятия по физике "Эрудицион" для студентов первых курсов
- Оптимальные пути и средства активизации познавательной деятельности учащихся в процессе чтения школьной лекции
- Характеристика, цели и задачи музыкального образования
- Социально-воспитательная деятельность музея в условиях школы в работе со старшеклассниками
- Русская народная сказка как средство развития образной речи у детей старшего дошкольного возраста
Поиск рефератов
Последние рефераты раздела
- Тенденции развития системы высшего образования в Украине и за рубежом: основные направления
- Влияние здоровьесберегающего подхода в организации воспитательной работы на формирование валеологической грамотности младших школьников
- Характеристика компетенций бакалавров – психологов образования
- Коррекционная программа по снижению тревожности у детей младшего школьного возраста методом глинотерапии
- Формирование лексики у дошкольников с общим недоразвитием речи
- Роль наглядности в преподавании изобразительного искусства
- Активные методы теоретического обучения
